Mời độc giả theo dõi diễn biến ca mổ:
Bệnh nhi được mổ hôm nay là một bé gái, 5 tuổi. Đó là bệnh nhi Chúc Minh Tâm, ở Tân Yên, Bắc Giang. Theo hồ sơ bệnh án, trong thời gian mang thai, mẹ bệnh nhi được chẩn đoán nhiễm rubella ở tháng thứ 2 của thai kỳ. Mặc dù bé được sinh ra đủ ngày tháng nhưng không may mắc phải bệnh điếc bẩm sinh. Từ năm 1 tuổi đến nay bệnh nhi đã đeo máy trợ thính nhưng không hỗ trợ được nhiều, ngôn ngữ của bệnh nhân không phát triển tương ứng với tuổi. Gia đình đã quyết định cho bé cấy ốc tai điện tử. Ca phẫu thuật do PGS.TS Cao Minh Thành, Trưởng khoa Tai Mũi Họng, Bệnh viện Đại học Y Hà Nội thực hiện.
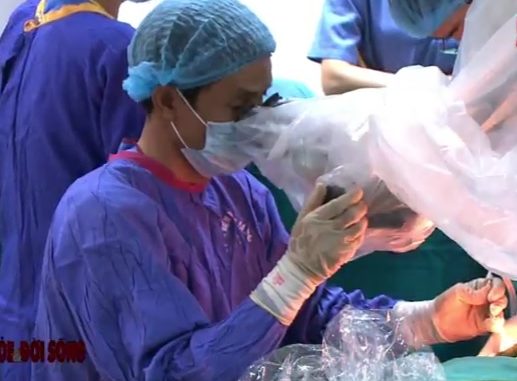
 PGS.TS Cao Minh Thành đang thực hiện ca phẫu thuật.
PGS.TS Cao Minh Thành đang thực hiện ca phẫu thuật.
Diễn biến ca mổ như sau:
9h35: Ca mổ bắt đầu. Bệnh nhân được kíp mổ chuẩn bị trước mổ.
9h58: Một đường rạch da ở trên mặt xương chũm, cách rãnh sau tai khoảng 1cm. Bắt đầu từ phía trên của mỏm chũm kéo dài lên phía trên và ra sau của xương thái dương.
Rạch da, lớp tổ chức dưới ra và lớp cơ bám da cho tới tận màng xương. Dùng dao tách phần tổ chức dưới da và lớp cơ dưới da ra khỏi màng xương. Bộc lộ hoàn toàn màng xương ở trên mặt xương chũm
10h: Đặt 2 retractor vuông góc với nhau, để bộc lộ mặt xương chũm.


10h05: Khoan ở vị trí tam giác này, khi khoan bám dọc theo thành sau của ống tai, mũi khoan đi từ trên xuống dưới và từ dưới lên trên. Ở phía trên không vượt quá đường thái dương. Ở phía dưới không vượt quá thành dưới của ống tai ngoài. Và khi khoan không dung sức để tì mũi khoan vào mặt xương. Hướng của mũi khoan vẫn tiếp tục bám theo thành sau của ống tai cho đến khi bộc lộ được sào bào.
10h17’: Tôi khuyên nên sử dụng mũi khoan kim cương, có đường kính 1,0mm – 1,2mm. Hướng của mũi khoan đi song song với hướng đi của đoạn 3 dây thần kinh số 7. Chúng ta khoan từng lớp 1, từ ngoài vào trong, từ trên xuống dưới, từ trước ra sau. Khi khoan phải đảm bảo nhìn rõ mũi khoan và cấu trúc xương để tránh làm tổn thương dây 7. Khi dùng mũi khoan kim cương, chúng ta phải lưu ý bơm nước đủ để làm mát mũi khoan và để làm sạch bột xương. Tránh hiện tượng thiếu nước, mũi khoan sẽ bị nóng có thể gây liệt dây thần kinh 7 do nhiệt.
10h22: Tiếp tục mở rộng ngách nhĩ. Giới hạn của ngách nhĩ ở phía trước là vòng khung nhĩ và dây thần nhĩ. Ở phía sau là đoạn 3 dây 7, ở phía trên là trụ xương của hố xương đe. Và chúng ta chỉ mở ngách nhĩ trong giới hạn này, nếu vượt quá giới hạn này có thể làm đứt dây thần nhĩ, thủng ống tai ngoài hoặc vượt quá giới hạn về phía sau có thể làm tổn thương đoạn 3 dây 7 gây lên liệt 7 ngoại biên.

10h27: Khi mở ngách nhĩ đủ rộng, chúng ta sẽ thấy cửa sổ tròn nếu cửa sổ trong nằm ở vị trí bình thường. Trong trường hợp này, khi chúng ta mở ngách nhĩ, chúng ta thấy một lồi xương ở đáy nhĩ và không thấy cửa sổ tròn. Chúng ta tiếp tục mài về phía sau của ngách nhĩ để bộc lộ mỏm tháp và gân cơ bàn đạp thì chúng ta chỉ thấy một phần cửa sổ tròn. Do cửa sổ tròn nằm lệch về phía sau nên bị che khuất một phần bởi thành sau của ống tai. Vì vậy, chúng ta phải mài mỏng thành sau ống tai và đẩy phần xương đã mài mỏng của phần sau ống tai về phía trước để bộc lộ rõ trường phẫu thuật. Khi chúng ta đẩy xương của thành sau ống tai về phía trước, chúng ta đã quan sát rõ cửa sổ tròn và lồi xương che khuất cửa sổ tròn.
10h35: Dùng khoan kim cương mài lồi xương che khuất đường vào cửa sổ tròn, chúng ta đã quan sát được toàn bộ cửa sổ tròn và phần mái xương. Phần mái xương cửa sổ tròn dài 0,6mm. Dùng mũi khoan kim cương có đường kính 1mm mài phần mái cửa sổ tròn cho đến tận màng cửa sổ tròn gắn vào xương. Chúng ta kết thúc thì bộc lộ cửa sổ tròn.

10h42: Tạo khoang giường để cố định bộ cấy.
10h52: Phẫu thuật viên tiếp tục khoan rãnh để đặt dây điện cực.
10h55: Phẫu thuật viên tạo một đường hầm để luồn dây điện cực qua.
Sau khi chúng ta tạo giường xong thì nên vệ sinh sạch sẽ hốc mổ.
11h04: Các bác sĩ thay toan, thay găng chuẩn bị đặt điện cực.
11h05: Đặt điện cực flex 28.
Một bộ cấy ốc tai điện tử có rất nhiều loại chiều dài điện cực flex 24, flex 28 nhưng chúng ta nên lựa chọn điện cực theo chiều dài ốc tai.
Phẫu thuật viên luồn điện cực vào rãnh đã tạo. Điện cực flex 28 linh động mềm và bảo tồn cấu trúc ốc tai.
11h09: Phẫu thuật phiên mở cửa sổ tròn dung curett và que nhọn mở màng cửa sổ tròn để bộc lộ vị nhĩ. Luồn dây điện cực vào trọng vị nhĩ. Lưu ý, khi luồn dây điện cực vào vị nhĩ, chúng ta phải đẩy dây điện cực từ từ để tránh tạo nên các bóng khí. Luồn dây điện cực cho tới điểm mốc đánh dấu ở trên dây điện cực tới sát màng cửa sổ tròn. Như vậy là toàn bộ điện cực đã nằm trong vị nhĩ
11h13: Đo trở kháng, trở kháng nằm trong giới hạn bình thường.
Phẫu thuật viên kiểm tra hoạt động của điện cực ở trong ốc tai bằng cách đo đáp ứng thính giác. Tất cả 12 kênh đều có đáp ứng tốt với kích thích.
11h20: Sau khi kiểm tra mọi đáp ứng của bệnh nhân bắt đầu đóng đúng theo các lớp giải phẫu, đầu tiên là đóng lớp màng xương. Phẫu thuật viên sẽ sử dụng chỉ tiêu để khâu.
11h30: Kết thúc phẫu thuật.
Theo PGS.TS Cao Minh Thành, hiện chưa có thống kê nào tại Việt Nam, nhưng trên thế giới được biết số lượng trẻ bị điếc bẩm sinh chiếm khoảng 0,5%, tức là cứ 1000 trẻ sinh ra thì có 5 trẻ nghe kém. Trong số đó, nhiều trẻ bị điếc hoàn toàn dẫn đến câm.
Nguyên nhân thường do mẹ sử dụng thuốc trong thai kỳ, hoặc mẹ nhiễm siêu vi trùng; số khác do dị dạng bẩm sinh…. Trước khi có phương pháp cấy đinh ốc điện tử, để giao tiếp, trẻ điếc bẩm sinh chỉ được dạy phương pháp nhìn khẩu hình người khác để đoán nghĩa chứ không thể nghe và nói. Đây cũng là nguyên nhân khiến trẻ khó có thể hòa nhập cộng đồng khi trưởng thành.
Cấy ốc tai điện tử là phương pháp điều trị điếc bẩm sinh tiên tiến nhất hiện nay với hiệu quả rất cao, trong đó người bệnh sẽ được đặt một thiết bị chuyển đổi âm thanh thành những tín hiệu điện và một điện cực chuyển các tín hiệu điện này vào trong ốc tai, kích thích thần kinh thính giác chuyển thành các xung động thần kinh lên não khiến người bệnh có thể nghe được âm thanh.

Cấy ốc tai điện tử được chỉ định cho những bệnh nhân giảm thính lực mức độ nặng đến rất nặng và sử dụng máy trợ thính không hiệu quả. Có thể sử dụng cho cả người lớn và trẻ em, đặc biệt ở nhóm trẻ em nghe kém nặng đến rất nặng bẩm sinh. Lứa tuổi có thể cấy an toàn là từ 1 tuổi trở lên, thời gian phù hợp nhất để phẫu thuật cho trẻ là lúc trẻ chưa hình thành ngôn ngữ, khoảng dưới 2 tuổi, muộn nhất là khoảng 5-6 tuổi, vì đây là thời gian mà trung tâm thính giác ở vỏ não phát triển mạnh nhất giúp cho sự phát triển ngôn ngữ của trẻ. Nếu cấy càng muộn, hiệu quả càng kém và người bệnh sẽ mất nhiều thời gian để huấn luyện ngôn ngữ.
Bệnh viện Đại học Y Hà Nội bắt đầu cấy ốc tai điện tử từ đầu năm 2010 với sự hỗ trợ của hãng ốc tai điện tử Med-El. Từ năm 2013 đến nay bệnh viện không phải mời chuyên gia nước ngoài hỗ trợ, do bác sĩ của bệnh viện đã hoàn toàn làm chủ kỹ thuật này. Trong suốt 6 năm qua, bệnh viện đã phẫu thuật cấy ốc tai điện tử cho trên 100 trường hợp và chưa xảy ra tai biến gì.

Đặt dây điện cực vào vị trí.

Bệnh nhi sau khi cấy ốc tai điện tử sẽ phải trải qua thời gian học phục hồi chức năng nghe nói, tỷ lệ nghe nói của trẻ sau cấy ốc tai điện tử là 100%. Trẻ sau cấy ốc tai có thể tái hòa nhập cộng đồng và đi học bình thường như những đứa trẻ khác, giúp chúng có cơ hội phát triển như những trẻ bình thường. Cấy ốc tai điện tử đã và đang đem lại cho các bệnh nhi bị điếc bẩm sinh cơ hội được nghe rõ, giảm một phần tỷ lệ trẻ bị tàn tật, giảm gánh nặng cho xã hội, đem lại cuộc đời mới cho người bệnh và gia đình của họ.
Trường hợp của bé Tạ Linh N. (sinh năm 2009, tại Hoàng Mai, Hà Nội) là một ví dụ điển hình. Chị Đoàn Thị H. – mẹ bé cho hay, cháu được phát hiện nghe kém bẩm sinh lúc 20 tháng tuổi. Gia đình đã cho sử dụng máy trợ thính một thời gian nhưng không thấy con đáp ứng với âm thanh tốt nên tìm hiểu về cấy ốc tai điện tử.

PGS.TS Cao Minh Thành trả lời phỏng vấn của phóng viên sau ca phẫu thuật.
“Tới khi con 30 tháng tuổi thì cấy tai thứ 1 và đến 34 tháng tuổi thì gia đình can thiệp cấy tai thứ 2 cho con đều ở Bệnh viện Đại học Y Hà Nội. Sau 4 năm cấy ốc tai điện tử, Linh N. có thể giao tiếp và hòa nhập bằng hai ngôn ngữ là tiếng Anh và tiếng Việt. Hiện cháu đi học trường tiểu học giống như các bạn bình thường”- chị H. vui mừng cho biết.
Theo các bác sĩ, đối với người điếc mức độ nặng trở lên thì máy trợ thính không khuếch đại được âm thanh ở tần số cao. Còn với ốc tai điện tử bệnh nhân được phục hồi sức nghe như bình thường.
Video PV PGS.TS Cao Minh Thành sau ca phẫu thuật:
Xem video cháu Tạ Linh N. hiện cháu có thể múa hát như những trẻ bình thường khác.
Và với bệnh nhân có nghi ngờ về mất thính lực, nên được kiểm tra ngay về thính lực để có can thiệp kịp thời.
Hiện nay, trung tâm chăm sóc sức nghe hearLIFE với trách nhiệm xã hội về chăm sóc thính giác cho người dân Việt Nam nhận đo và kiểm tra thính giác miễn phí cho trẻ em, người nghèo. Ngoài ra trung tâm còn hỗ trợ bệnh nhân nghèo Việt Nam cấy được ốc tai điện tử với chi phí được hỗ trợ vài chục tới hàng trăm triệu đồng. Cũng trong năm qua, đơn vị này đã tài trợ 3 bộ cấy miễn phí cho Bệnh viện Đại Học Y Hà Nội để trao âm thanh tới các bạn nhỏ có hoàn cảnh khó khăn. Hành trình ấy sẽ còn tiếp tục trong các năm tới.
 Mẹ bệnh nhi Chúc Minh Tâm
Mẹ bệnh nhi Chúc Minh Tâm
Video PV mẹ bệnh nhi Chúc Minh Tâm sau ca phẫu thuật:
Hải Yến – Dương Hải – Duy Linh



