Viêm túi mật được chia thành cấp tính và mạn tính. Trong đó, viêm túi mật cấp tính là tình trạng túi mật bị viêm xảy ra một cách đột ngột và viêm túi mật mạn tính là khi túi mật bị viêm với mức độ nhẹ hơn, nhưng tình trạng viêm này diễn tiến trong một khoảng thời gian khá dài. Đây thường là kết quả của các đợt viêm túi mật cấp tính lặp đi lặp lại nhiều lần mà không được điều trị. Lâu ngày, túi mật sẽ bị tổn thương và dày lên, nếu không được phát hiện túi mật có thể bị teo nhỏ và mất khả năng lưu trữ, tống xuất dịch mật xuống ruột non. Bệnh hay gặp ở nữ, tuổi thường gặp 40 – 60.
Làm thế nào để nhận biết?
Tùy theo biểu hiện viêm túi mật cấp tính hay mạn tính mà lâm sàng có các triệu chứng khác nhau.
Viêm túi mật cấp tính
Bệnh nhân viêm túi mật cấp tính thường khởi phát bởi cơn đau quặn gan, sau đó diễn tiến đưa đến nhiễm trùng và tắc mật. Có khoảng 60-70% bệnh nhân với cơn đau đầu tiên tự lui bệnh. Tuy nhiên những cơn đau kéo dài về sau sẽ đưa đến đau lan tỏa cả vùng hạ sườn phải, lan đến vùng bả vai phải, vai phải. Đau tăng khi ho và hít sâu, bệnh nhân thường nôn và chán ăn; vàng da chỉ xuất hiện khi có viêm phù nề hoặc hạch chèn ép vào đường dẫn mật chính nên thường không có hoặc đến muộn.
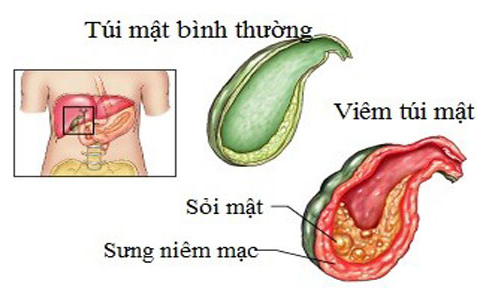
 Vị trí và hình ảnh viêm túi mật trong ổ bụng.
Vị trí và hình ảnh viêm túi mật trong ổ bụng.
Khám vùng hạ sườn phải thường rất đau, túi mật to và đau trong khoảng 50% trường hợp, nghiệm pháp Murphy (+), có thể có dấu hiệu liệt ruột vùng hạ sườn phải.
Xét nghiệm công thức máu: Bạch cầu và bạch cầu đa nhân trung tính cao, bilirubin máu bình thường, trong trường hợp bilirubin máu cao thì có kèm thêm tắc hoặc viêm đường mật chính.
Siêu âm: Là một chẩn đoán tốt, nhạy và chính xác, giúp chẩn đoán viêm túi mật cấp với hình ảnh túi mật to. Ngoài ra, siêu âm còn giúp chẩn đoán nguyên nhân như sỏi, giun và biến chứng như thủng, xuất tiết dịch quanh túi mật và trong ổ bụng, cũng như bệnh lý kèm theo của gan và tụy.
CT scanner cũng cho những kết quả tương tự.
Viêm túi mật cấp tính, nếu không điều trị kịp thời, có thể xuất hiện nhiều biến chứng:
Viêm mủ túi mật: Viêm mủ thường xảy ra do diễn tiến của viêm túi mật cấp trong khi ống túi mật bị tắc nghẽn và bội nhiễm dịch mật bị ứ trệ rồi hóa mủ do vi khuẩn. Lâm sàng tương tự như viêm mật với sốt cao, đau dữ dội hạ sườn phải, bạch cầu tăng cao, nhiễm trùng nhiễm độc nặng; thường có nguy cơ nhiễm trùng huyết Gr (-) hoặc thủng túi mật. Cần phải được chẩn đoán kịp thời để được phẫu thuật và dùng kháng sinh thích hợp.
Ứ nước túi mật hay nang nước: Là hậu quả của sự tắc nghẽn lâu ngày ống túi mật, thường là do sỏi lớn kẹt. Túi mật sẽ căng to có thể nhìn thấy được, không đau, mềm nhiều khi xuống tận hố chậu phải. Cần cắt bỏ để phòng viêm hoại thư hoặc thủng.
 Vi khuẩn Klebsiella gây viêm túi mật.
Vi khuẩn Klebsiella gây viêm túi mật.
Hoại thư và thủng: Hoại thư là hậu quả của viêm và thiếu máu thành túi mật, thành túi mật sẽ dày ra, sau đó có vùng hoại tử hoặc hoại tử toàn bộ. Do những điều kiện thúc đẩy như quá căng, viêm tắc mạch máu, đái tháo đường, viêm mủ hoặc xoắn túi mật. Hoại thư thường là tiền đề cho thủng túi mật. Thủng khu trú thường là do áp xe túi mật.
Viêm túi mật mạn tính
Túi mật viêm mạn tính là một loại bệnh thường gặp trên lâm sàng. Bệnh có thể do viêm túi mật cấp chuyển sang, tuy nhiên cũng có nhiều bệnh nhân không có tiền sử viêm túi mật cấp. Bệnh có thể đi kèm với sỏi mật do mật ứ đọng gây nên, nhưng cũng có nhiều bệnh nhân không có sỏi mật.
Viêm túi mật mạn tính có đặc điểm là có nhiều lần tái phát triệu chứng như sỏi mật. Bệnh nhân đau âm ỉ và ấn đau vùng hạ sườn phải, đau xuyên lên vai lưng phải, bụng trên đầy, ngực tức, ợ hơi, biếng ăn, sắc mặt kém tươi nhuận, mệt mỏi, rêu lưỡi trắng nhày hoặc vàng nhày.
Các triệu chứng trên không nặng nhưng dai dẳng không hết, lúc ăn các chất dầu mỡ khó tiêu vào thì đau tăng, miệng khô, họng khô. Người bứt rứt, táo bón, nước tiểu vàng đậm, nếu có sỏi ống mật thường kèm nôn, buồn nôn, lưỡi đỏ, ít rêu.
Chẩn đoán hiện nay chủ yếu dựa vào hình ảnh siêu âm
Viêm túi mật mạn tính, nếu không được điều trị dứt điểm, sẽ làm tăng nguy cơ dẫn tới ung thư túi mật.
Nguyên nhân gây viêm túi mật
Bệnh gây ra do vi khuẩn chiếm đến 50 – 85% trường hợp. Vi khuẩn thường gặp là E. coli, Klebsiella, Streptococcus nhóm D, Staphylococcus, và Clostridium.
Bình thường, trong cơ thể, gan sản xuất mật và chuyển xuống ống mật và dự trữ ở túi mật. Đến bữa ăn, túi mật co bóp và chuyển dịch mật trong túi mật vào tá tràng giúp tiêu hoá thức ăn.
Khi có sỏi đường mật nhất là sỏi cổ túi mật hoặc giun chui đường mật sẽ gây tắc nghẽn đường mật, muối mật kích thích gây tổn thương thành túi mật, lúc đó vi khuẩn sẽ xâm nhập vào trong túi mật và phát triển gây ra viêm túi mật cấp. Sự căng của túi mật gây ra thiếu máu kèm viêm nhiễm có thể gây hoại thư túi mật. Một số hiếm trường hợp viêm túi mật không do tắc nghẽn như do chấn thương bụng vùng túi mật, trong đái tháo đường, viêm nút quanh động mạch, nhiễm trùng huyết.
 Viêm túi mật gây nhiều biến chứng nguy hiểm.
Viêm túi mật gây nhiều biến chứng nguy hiểm.
Điều trị như thế nào?
Người bệnh nghỉ ngơi, truyền dịch để nuôi dưỡng và cân bằng nước điện giải. Dùng các thuốc giảm đau, giãn cơ trơn như nospa hay sparmaverin. Tùy theo tình trạng cụ thể mà bác sĩ sẽ cho chỉ định dùng kháng sinh phù hợp:
Nhóm imidazol (metronidazol, tinidazol, ornidazol): Khi dùng nhóm thuốc này cần lưu ý vì có thể gặp tác dụng phụ như chóng mặt, buồn nôn, nôn, đau vùng thượng vị, nổi mày đay… Các dấu hiệu này thường nhẹ và mất sau khi cơ thể đào thải hết thuốc. Đặc biệt, đối với bệnh nhân có tiền sử rối loạn huyết động học khi sử dụng dài ngày loại thuốc này nhất thiết phải được theo dõi công thức bạch cầu. Thuốc này không được dùng cho phụ nữ có thai 3 tháng đầu hoặc trong thời kỳ cho con bú.
Nhóm quinolon thế hệ 2, ciprofloxacin hoặc peflacin là thuốc được lựa chọn đầu tiên do giá thành rẻ, hiệu quả cao. Thuốc hấp thu nhanh và dễ dàng qua đường tiêu hoá. Thức ăn và các thuốc kháng acid làm chậm hấp thu thuốc.
Tuy nhiên, khi dùng thuốc có một số tác dụng không mong muốn có thể xảy ra rối loạn tiêu hoá như buồn nôn, nôn, tiêu chảy; gây đau nhức xương khớp, kém phát triển xương khớp nhất là ở tuổi đang phát triển; ngoài ra có thể có các biểu hiện khác như nhức đầu, chóng mặt, buồn ngủ, có trường hợp kích động, động kinh nhất là khi dùng cùng với theophylin, tăng bạch cầu ưa acid, giảm bạch cầu lympho, giảm bạch cầu đa nhân, giảm tiểu cầu, thiếu máu.
Trong trường hợp bệnh nặng cần sử dụng phối hợp kháng sinh và dùng bằng đường tiêm, thường phối hợp thêm với cephalosporin thế hệ 3 như cefotaxim, ceftriazon hoặc cefuroxim. Ngoài ra, cần chú ý đến nhiễm các vi khuẩn kỵ khí, do đó cần phối hợp thêm metronidazol hoặc clindamycin (dalacin).
Chỉ tiến hành mổ cấp cứu trong trường hợp không đáp ứng với điều trị nội khoa mà tình trạng nhiễm trùng nhiễm độc nặng hoặc có biến chứng ngoại khoa như túi mật hoại tử, thấm mật phúc mạc và viêm phúc mạc mật. Hiện nay thường mổ túi mật qua đường nội soi.
BS. Nguyễn Bạch Đằng