Bệnh có những biểu hiện lâm sàng nghèo nàn, dễ làm chúng ta lầm tưởng với các bệnh lý tiêu hóa khác, do vậy, khi được phát hiện thường ở giai đoạn muộn, điều trị sẽ gặp nhiều khó khăn.
Từ khi có máy nội soi ra đời (1960), đặc biệt khi có máy nội soi ống mềm, con người có thể quan sát trực tiếp để đánh giá tổn thương và lấy bệnh phẩm từ thực quản, nuôi cấy giúp chúng ta chẩn đoán sớm và chính xác. Năm 1976, Kodsi B và cộng sự đã mô tả chi tiết tổn thương thực quản do Candida. Sau đó cũng đã có rất nhiều công trình nghiên cứu về các yếu tố nguy cơ, biểu hiện lâm sàng, hình ảnh nội soi, mô bệnh học, các chủng nấm gây bệnh ở thực quản và đánh giá hiệu quả của một số thuốc chống nấm sử dụng trong điều trị. Tuy nhiên, ở Việt Nam, bệnh nấm thực quản mới chỉ thực sự được bác sĩ quan tâm trong vài năm trở lại đây.

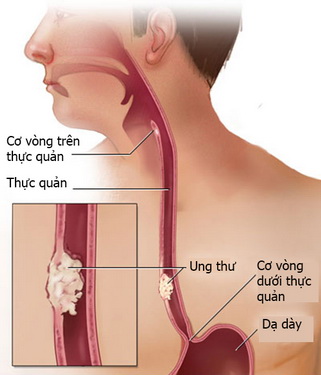
Loét thực quản lâu dần dễ dẫn đến ung thư thực quản.
Những yếu tố thuận lợi phát triển bệnh
Có nhiều yếu tố tạo điều kiện thuận lợi cho sự phát triển và gây bệnh của nấm, tuy nhiên, để gây bệnh trên hệ thống tiêu hóa thì thường có một số yếu tố thuận lợi như sau:
Yếu tố sinh lý: trẻ sơ sinh, người già, phụ nữ có thai…
Yếu tố bệnh lý: đái tháo đường, suy dinh dưỡng, ung thư, bệnh máu ác tính, nhiễm HIV/AIDS, suy giảm miễn dịch…
Thuốc: dùng kháng sinh phổ rộng kéo dài diệt hết các vi khuẩn, phá vỡ thế cân bằng sinh thái tại chỗ, tạo điều kiện cho nấm phát triển. Lạm dụng thuốc corticoid, thuốc ức chế miễn dịch làm giảm sức đề kháng của cơ thể.
Dễ nhầm lẫn với các bệnh lý khác
Bệnh có biểu hiện lâm sàng nghèo nàn, dễ nhầm lẫn với các bệnh lý khác, trong đó nuốt khó là triệu chứng hay gặp nhất; sau này khi tình trạng đã nặng lên có thể xuất hiện nuốt đau. Bệnh nhân có thể có cảm giác nghẹn, đau dọc xương ức khi nuốt và nôn ra máu. Ngoài ra, có một số yếu tố ít gặp: sốt, sút cân, tiêu lỏng…
Khám miệng: có thể thấy nấm miệng, tổn thương có thể riêng rẽ hoặc kết hợp với nhau thành từng mảng trắng ở niêm mạc miệng và họng, đặc biệt ở miệng và lưỡi.
Bên cạnh các triệu chứng trên, nhiều trường hợp viêm thực quản do Candida mà không có triệu chứng gì cả.
Biến chứng (ít gặp): Chảy máu thực quản, thủng thực quản, hẹp thực quản hoặc Candida xâm lấn toàn thân.
Chẩn đoán chủ yếu dựa vào quan sát trên nội soi, soi tươi và nếu có điều kiện thì cấy nấm.
Điều trị thế nào?
Ngày nay, có rất nhiều yếu tố làm cho các bệnh vi nấm ngày càng phát triển dẫn đến nhu cầu về các thuốc kháng nấm ngày càng tăng. Mặc dù có sự nỗ lực rất lớn của các nhà nghiên cứu nhưng hiện nay, số thuốc kháng nấm dùng trong lâm sàng vẫn chưa nhiều, trong khi nguy cơ kháng thuốc đối với các thuốc điều trị nấm ngày càng tăng. Nhóm Azol ra đời đã đánh dấu một bước ngoặt quan trọng trong việc điều trị các bệnh do nấm gây ra, trong đó, Fluconazol là thuốc đầu tiên khá hiệu quả.
Trước đây, khi điều trị nhiễm nấm, người ta thường dùng amphotericin B, nystatin để điều trị nhưng vì độc tính với gan thận và tỷ lệ kháng thuốc ngày càng cao nên gần đây, các bác sĩ lâm sàng thường dùng nhóm thuốc triazole mà đại diện là fluconazol .
Fluconazole hấp thu tốt qua đường tiêu hóa, không bị ảnh hưởng bởi thức ăn và pH dịch dạ dày; Phân bố tốt vào dịch cơ thể, kể cả dịch não tủy; Thải trừ chủ yếu qua nước tiểu, thời gian bán thải khoảng 25 – 30 giờ.
Khi sử dụng fluconazol có thể gặp một số tác dụng không mong muốn: Thần kinh: đau đầu, chóng mặt; Tiêu hoá: buồn nôn, nôn, đau bụng, tiêu chảy. Một số tác dụng không mong muốn ít gặp như: Gan: tăng men transaminase, bilirubin huyết thanh; Da: nổi ban, ngứa…
Nấm là một bệnh lý cơ hội, thường chỉ xảy ra khi có sự suy giảm miễn dịch hoặc sức đề kháng của cơ thể bị giảm sút; do đó, để hạn chế bệnh lý do nấm gây ra, trước hết, mỗi chúng ta cần có ý thức trong việc sử dụng thuốc, đặc biệt không được tự ý sử dụng hay lạm dụng các loại thuốc kháng sinh, các loại thuốc gây suy giảm miễn dịch cho cơ thể như corticoid. Mặt khác, chúng ta cần có ý thức hơn trong ăn uống, sinh hoạt và lao động để có một cơ thể khỏe mạnh, tránh mắc phải các bệnh mạn tính dễ tạo điều kiện cho bệnh nấm phát triển.
BS. Phạm Đào