Viêm dạ dày cấp
Viêm dạ dày cấp được hiểu là phản ứng viêm chỉ hạn chế ở niêm mạc, có đặc tính khởi phát và diễn biến nhanh chóng do tác dụng của các tác nhân độc hại hoặc nhiễm khuẩn ở niêm mạc dạ dày.
Có nhiều nguyên nhân gây viêm dạ dày cấp, song có thể xếp vào hai nhóm chính:
Yếu tố ngoại sinh thường gặp: Vi khuẩn, virus và độc tố của chúng; thức ăn nóng quá, lạnh quá, khó tiêu, thức ăn quá cay, nhai không kỹ hoặc bị nhiễm khuẩn nhiễm độc do tụ cầu, nhiễm E.coli…; các chất kích thích như rượu, chè, cafe. Một số loại thuốc như: aspirin, natrisalicylat, sulfamid, corntancyl, phenylbutazon, reserpin, digitalis, KCl…; nhiễm các chất ăn mòn như muối, kim loại nặng (đồng, kẽm) thuỷ ngân, kiềm, axit sulfuric, axit chlohydric, nitrat bạc; các kích thích nhiệt, dị vật…
Các yếu tố nội sinh: Viêm dạ dày mạn có thể gặp trong các bệnh nhiễm khuẩn cấp (cúm, sởi, bạch hầu, thương hàn, viêm phổi, viêm ruột thừa…); Tăng áp lực tĩnh mạch cửa, thoát vị hoành; urê máu cao, tăng thyroxin, tăng đường máu; Bỏng, nhiễm phóng xạ; các stress nặng, chấn thương sọ não, u não, sau phẫu thuật thần kinh, tim, shock, bệnh tim phổi cấp, xơ gan; dị ứng thức ăn…
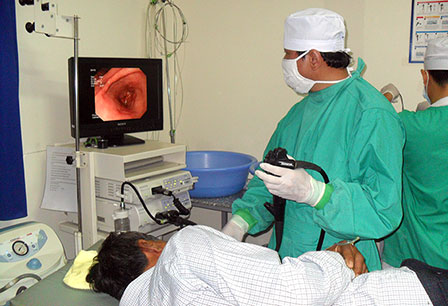
 Nội soi phát hiện bệnh ở dạ dày.
Nội soi phát hiện bệnh ở dạ dày.
Tổn thương trong viêm dạ dày cấp có thể khu trú hoặc lan toả, tuỳ theo mức độ nặng nhẹ và nguyên nhân thường chia làm 4 dạng chính, với các biểu hiện lâm sàng khác nhau.
Viêm loét dạ dày: Thường xảy ra sau khi ăn phải chất kích ứng, nhiễm trùng hoặc nhiễm virus. Tổn thương biểu hiện bằng tình trạng niêm mạc phù nề xung huyết và có nhiều đám viêm xâm nhiễm bởi bạch cầu đa nhân ở niêm mạc. Biểu hiện lâm sàng là cảm giác đau căng tức hoặc nóng ran vùng thượng vị, kèm theo nôn, choáng váng.
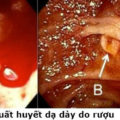
Viêm dạ dày thể xuất huyết: Thường biểu hiện dưới dạng các vết ăn mòn đơn độc hoặc kèm theo xuất huyết. Niêm mạc có những chấm xuất huyết đôi khi có những mảng, đám xuất huyết dưới niêm mạc và các vết xước, chảy máu, chính là do sự vỡ mạch máu lớp tiết chính. Xuất hiện do các yếu tố có nguồn gốc ngoại sinh như rượu, thuốc kháng viêm không steroid… Với biểu hiện lâm sàng chủ yếu thường gặp là xuất huyết. Khi chảy máu nhiều và nặng có thể gây choáng và shock. Thường được chẩn đoán bằng nội soi cấp cứu.
Viêm dạ dày thể ăn mòn: Thường do các chất kích ứng tác động liên tiếp lên bề mặt niêm mạc dạ dày, gây ra sự biến đổi trầm trọng cùng với sự phù nề đơn điệu của niêm mạc dạ dày và sau đó là tình trạng hoại tử tại chỗ của niêm mạc dạ dày. Mức độ tổn thương phụ thuộc bản chất và nồng độ chất gây tổn thương. Ngoài ra còn phụ thuộc sự hoà loãng các chất ăn mòn do các chất bên trong dạ dày và sự trung hoà chất kiềm do acid dạ dày. Biểu hiện lâm sàng chủ yếu là đau thượng vị ngay tức thì sau khi dạ dày tiếp xúc với chất kích ứng. Sau đó là nôn, đôi khi nôn ra máu. Trong các trường hợp nặng có thể có shock.
Viêm dạ dày thể nhiễm khuẩn: Với sự có mặt của các vi sinh vật gây nhiễm khuẩn. Trong trường hợp dạ dày bị viêm tấy, dịch rỉ viêm làm mưng mủ các vách niêm mạc cùng với thành dạ dày, có thể gây hậu quả đục thủng và gây viêm phúc mạc. Các sản phẩm khí sinh ra sẽ vào thành dạ dày, người ta gọi đó là dạ dày phù thũng. Thể bệnh này giảm rất nhiều từ khi có kháng sinh, nhưng hiện nay đang có xu hướng gia tăng trở lại.
Hậu quả do viêm dạ dày cấp: Quá trình viêm diễn ra từ vài giờ đến vài ngày, liền sẹo nhanh, phục hồi hoàn toàn. Song có thể chuyển từ viêm dạ dày cấp thành viêm mạn nếu bị nhiều đợt. Viêm dạ dày thể ăn mòn hoặc xuất huyết, có thể dẫn đến shock, truỵ tim mạch…
Trong điều trị, trước hết cần chú ý tới chế độ ăn. Tuỳ theo tình trạng mà có thể cần nhịn ăn trong 1 – 2 ngày đầu, sau đó uống sữa, ăn súp thức ăn mềm, rồi ăn cơm bình thường.Nguyên tắc chung trong điều trị là bù nước điện giải và chống shock. Nếu có nhiễm khuẩn thì dùng kháng sinh;
Nếu có xuất huyết tiêu hoá thì điều trị theo phác đồ xuất huyết tiêu hoá; Nếu do ngộ độc hoặc uống nhầm hoá chất thì phải rửa dạ dày… Tuỳ theo nguyên nhân và tình trạng bệnh mà cân nhắc sử dụng các thuốc antacid, các thuốc giảm tiết hoặc các thuốc băng se và bảo vệ niêm mạc dạ dày.
Viêm dạ dày mạn
Viêm dạ dày mạn chia làm hai loại chính là viêm dạ dày mạn vùng thân vị và viêm dạ dày mạn vùng hang vị. Ngoài những dạng đặc biệt và những thể do độc tố, viêm dạ dày mạn thường thứ phát sau một số rối loạn tiêu hoá kéo dài hoặc rối loạn các chức năng tiêu hoá.
Nguyên nhân và triệu chứng: Bệnh thường do chế độ ăn uống, do hóa chất, do suy dinh dưỡng, do rối loạn nội tiết, do dị ứng, do yếu tố miễn dịch, di truyền…

Không có dấu hiệu lâm sàng đặc trưng của viêm dạ dày mạn. Bệnh nhân có những rối loạn cơ năng tương tự như trong rối loạn tiêu hoá xảy ra sớm sau khi ăn, nhất là sau bữa ăn trưa. Đó là cảm giác nặng bụng, ợ hơi, nhức đầu, mặt đỏ, cảm giác đắng miệng vào buổi sáng, buồn nôn, nôn, chán ăn, táo lỏng thất thường; nóng rát vùng thượng vị xuất hiện sau hoặc trong khi ăn, đặc biệt rõ sau khi ăn uống một số thứ: bia, rượu, gia vị cay chua hoặc ngọt. Đau vùng thượng vị không dữ dội, thường chỉ là cảm giác khó chịu, âm ỉ thường xuyên tăng lên sau khi ăn. Chẩn đoán chủ yếu dựa vào nội soi và sinh thiết.
Biến chứng của bệnh: Nếu không điều trị kịp thời nhiều biến chứng có thể xảy ra như: Ung thư dạ dày, xuất huyết tiêu hoá, viêm quanh dạ dày tá tràng, viêm túi mật mạn, viêm tuỵ mạn, thiếu máu do thiếu B12, loét dạ dày… Trong đó biến chứng loét dạ dày là biến chứng thường gặp của viêm dạ dày vùng hang vị.
Điều trị như thế nào? Hiện chưa có thuốc điều trị đặc hiệu, tùy theo từng trường hợp mà bác sĩ sẽ sử dụng thuốc băng se hoặc nuôi dưỡng niêm mạc. Cần tuân thủ chặt chẽ phác đồ điều trị mà bác sĩ đưa ra. Trong khoảng thời gian từ 6 tháng đến một năm thì nội soi dạ dày tá tràng một lần để kiểm tra, kịp thời xử lý các tổn thương nếu có. Bên cạnh đó cần ăn chậm, nhai kỹ, ăn những loại thức ăn dễ tiêu, nấu chín kỹ, khoảng cách giữa các bữa ăn hợp lý. Tránh loại thức ăn nhiều chất xơ, quá nóng, quá lạnh hoặc cứng rắn. Kiêng các chất cay, chua, mỡ rán, rượu, cafe, thuốc lá.
Loét dạ dày – tá tràng
Đây là một bệnh rất thường gặp, nhất là ở các nước phát triển. Đây là một sự phá huỷ cục bộ niêm mạc dạ dày tá tràng do các yếu tố tấn công như acid HCl, pepsin, vi khuẩn HP.
Cho đến nay chưa tìm ra nguyên nhân chung cho loét, nhưng người ta thấy có một số yếu tố nguy cơ như: di truyền, tâm lý đặc biệt là các sang trấn tâm lý và áp lực công việc, sự rối loạn vận động dạ dày ruột, các yếu tố môi trường như thức ăn, thuốc lá, và các thuốc giảm đau chống viêm như aspirin, corticoid, các thuốc giảm đau không steroid.
Bệnh biểu hiện với triệu chứng đau ở vùng thượng vị là chủ yếu, đau có tính chất từng đợt, kéo dài 2 – 8 tuần, cách nhau vài tháng đến vài năm, gia tăng theo mùa nhất là vào mùa đông; đau liên quan đến bữa ăn, thường đau nhiều sau bữa ăn trưa và ăn tối. Đau được làm giảm bằng thức ăn. Tuy nhiên càng về sau thì tính chất chu kỳ của đau có thể mất đi. Chẩn đoán hiện nay chủ yếu dựa vào nội soi, trong một vài trường hợp đặc biệt có thể tiến hành sinh thiết.
Nếu không được điều trị đúng, các biến chứng có thể xảy ra như chảy máu, thủng, hẹp môn vị, loét, ung thư hoá – tỷ lệ ung thư hoá thấp 5 – 10% và thời gian loét kéo dài trên 10 năm. Hiện nay người ta thấy rằng viêm hang vị mạn tính thể teo thường đưa đến ung thư hoá nhiều hơn (30%) còn loét tá tràng hiếm khi gặp ung thư hoá.
Ngày nay, nhờ sự tiến bộ của y học và công nghệ dược, nhiều thuốc điều trị loét ra đời đã làm giảm tỷ lệ tái phát và các biến chứng. Ngoài việc sử dụng các thuốc điều trị loét theo đơn của bác sĩ thì sự chủ động của bệnh nhân trong việc tránh tiếp xúc với các yếu tố nguyên nhân như các chất kích thích, các sang trấn tâm lý, có kế hoạch làm việc và nghỉ ngơi hợp lý… là một điều kiện hết sức quan trọng đóng góp vào sự thành công của quá trình điều trị.
ThS.Nguyễn Bạch Đằng